
Psoriáza je patologie, při které lidský imunitní systém omylem napadá zdravé kožní buňky. V důsledku toho se na jeho povrchu objevují šupinaté plaky, které mohou velmi svědit a dokonce bolet. Někdy je onemocnění doprovázeno také záněty kloubů a očí.
Co je psoriáza
Psoriáza je chronické autoimunitní onemocnění, které způsobuje, že se na povrchu kůže objevují červené šupinaté skvrny. Často se jim říká plaky.
Psoriázou se nelze nakazit – jde o autoimunitní, nikoli infekční onemocnění.
Lupénka se projevuje zánětem kůže a také abnormálně rychlým růstem a odlupováním buněk (keratinocytů), které tvoří stratum corneum – epidermis. Normálně se úplně obnoví do měsíce, ale u lidí s psoriázou je tento proces mnohonásobně urychlen a probíhá v průměru za 3–4 dny.
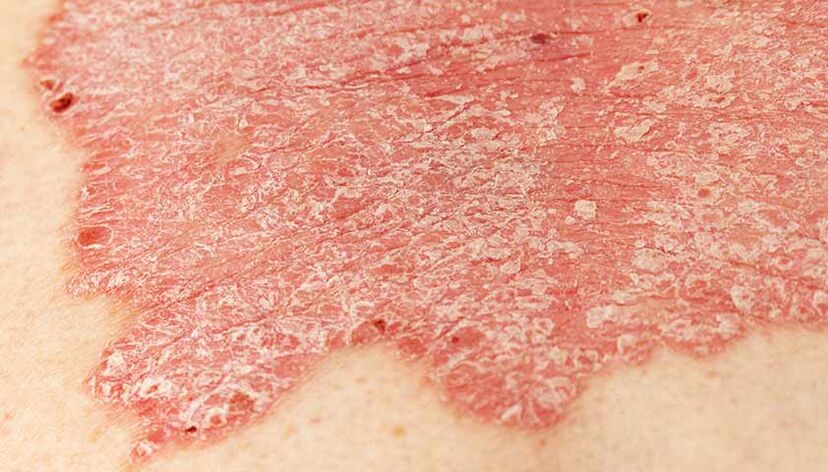
Kromě poškození kůže způsobuje onemocnění záněty kloubů (asi ve 30 % případů). O něco méně často – v 10 % případů – vede psoriáza k zánětu uvey (uveitidě).
Prevalence psoriázy
Lupénka nejčastěji postihuje lidi ve věku 15–35 let, ale obecně se onemocnění může objevit v jakémkoli věku. První vrchol nástupu patologie nastává ve 15–20 letech, druhý v 55–60.
V průměru postihuje psoriáza přibližně 1–2 % lidí na celém světě. U nás byla podle klinických doporučení ministerstva zdravotnictví v roce 2021 prevalence onemocnění 243, 7 případů na 100 000 obyvatel.
Typy psoriázy
Stejně jako mnoho chronických onemocnění se psoriáza rozlišuje podle stádií, závažnosti a formy projevu.
Podle etapy
Psoriáza má tři stadia: progresivní, stacionární a regresní stadium (remise).
Vprogresivní fázena kůži se objevují červené skvrny. Sloučením tvoří velké šupinaté pláty s výrazným červeným obrysem kolem okrajů – nazývá se to erytematózní erytém Zarudnutí na kůži způsobené rozšířením kapilár a průtokem krve. corolla, nebo corolla. Nové plaky velmi svědí a mohou bolet.
Traumatizované oblasti kůže jsou obzvláště náchylné k výskytu nových skvrn: psoriatický plak se může rychle vytvořit v místě tření (například na oděvu), stejně jako v oblasti škrábnutí nebo škrábnutí. Lékaři tomuto jevu říkají Koebnerův fenomén.
Tento jev, známý také jako „izomorfní reakce", objevil německý dermatolog Heinrich Koebner v roce 1872. Lékař si všiml, že u některých pacientů s psoriázou se na kůži v místech traumatu objevují nové plaky, například po škrábancích, injekcích nebo modřinách.
Stacionární stupeň- fáze stabilizace. Plakety přestanou růst, ale nadále se obtěžují a odlupují se. Nové vyrážky a skvrny se obvykle neobjevují.
Regresní fázenastává, když příznaky psoriázy začnou mizet. Peeling zmizí, plaky se zesvětlí a zploští. Příznaky v této fázi ustupují.
Podle závažnosti
K posouzení závažnosti psoriázy lékaři využívají systém PASI (Psoriasis Area and Severity Index) – index pro hodnocení závažnosti a prevalence psoriázy. Vyžaduje profesionální analýzu parametrů, jako je závažnost erytému, infiltrace, olupování a výpočet oblasti kůže postižené vyrážkou.
Podle výsledků vyšetření lékaři rozlišují mírný, střední a těžký stupeň onemocnění.
Podle formy
Podle klinického obrazu projevů se rozlišuje několik hlavních forem psoriázy: vulgární, inverzní, seboroická, exsudativní, guttátní, pustulózní, psoriáza dlaní a chodidel a psoriatická erytrodermie.
Vulgární (obyčejná) psoriáza- jedna z nejčastějších forem, tvořící asi 90 % všech případů onemocnění. Nejprve se na kůži objeví červené skvrny, které se za pár dní změní na konvexní, šupinaté plaky. Jak se plaky vyvíjejí, spojují se do velkých, svědivých, šupinatých lézí. Poté stav vstoupí do stadia stabilizace a regrese: projevy nemoci dočasně ustoupí a pohoda člověka se zlepší.
Nejčastějšími místy, kde se psoriasis vulgaris objevuje, je extenzor (vnější) část kůže loktů a kolen. Léze se objevují také na těle a pokožce hlavy.
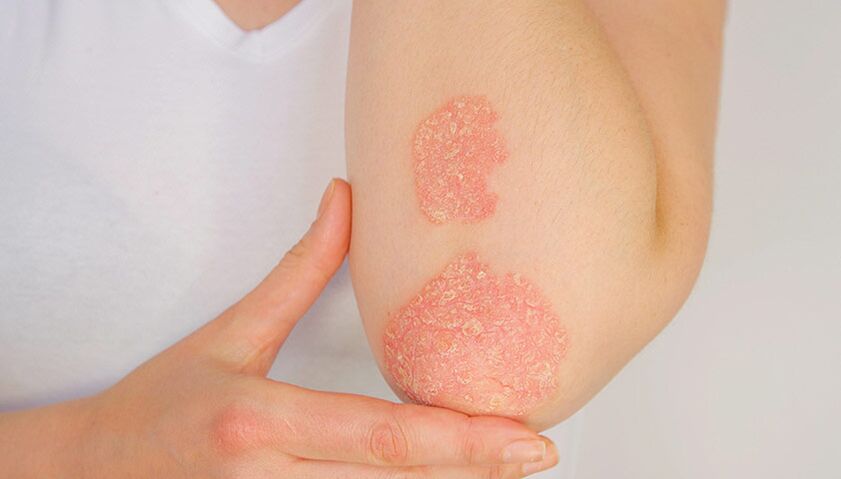
Psoriasis vulgaris na vnější části lokte
Inverzní („reverzní") psoriázaprobíhá stejným způsobem jako obvykle. Jediný rozdíl je v umístění lézí: nevyskytují se na extenzorové (vnější) části kolen a loktů, ale na flexorové (vnitřní) části - tedy pod kolenem, pod podpaží a v lokti. oblasti, stejně jako v oblasti krku, očních víček, pupku, tříselných záhybů. Kůže v těchto místech je jemnější, vlhká a častěji se otírá o oblečení. Kvůli tomu může svědit více než u běžné formy onemocnění, ale olupování v těchto místech je méně výrazné.
Seboroická psoriázaprobíhá stejně jako normálně, ale její ložiska se nacházejí v místech s velkým množstvím žlázek, které vylučují maz. Jedná se o pokožku hlavy, záhyby za uchem, tváře a nasolabiální oblast obličeje, čela, hrudníku a zad (hlavně horní část).
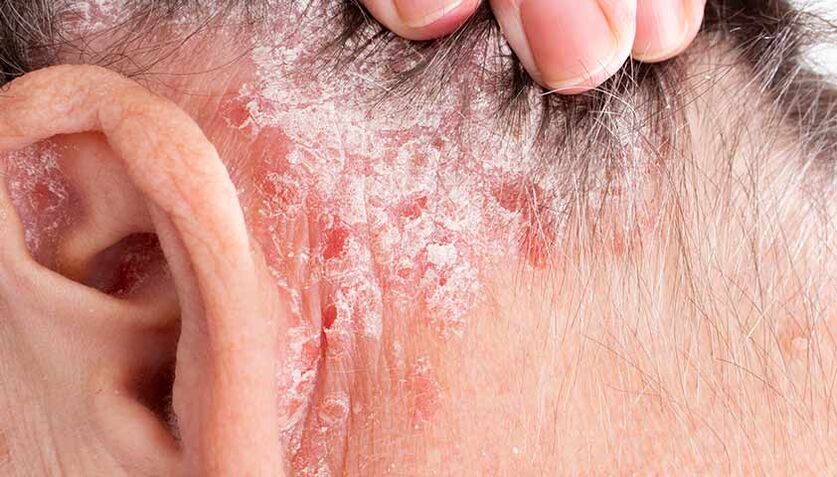
Seboroická psoriáza na pokožce hlavy
Exsudativní psoriáza- druh onemocnění, při kterém se v ložisku kromě olupování objevuje i exsudát. Je to tekutina obsahující bílkoviny, některé krvinky a další látky. Při zánětu se může z kapilár uvolňovat exsudát.
Kůra na povrchu plaků v exsudativní formě onemocnění je obvykle hustá, šedožlutá a někdy mírně vlhká. Tento typ psoriázy se nejčastěji objevuje u lidí s endokrinními poruchami: patologie štítné žlázy, diabetes mellitus 2. typu nebo obezita.
Guttální psoriázaNevypadá jako plaky na kůži, ale jako četné papuly - oteklé skvrny jasně červené barvy s odlupováním ve středu. Velikost papulí se může pohybovat přibližně od 1 do 10 mm. Pokrývají především trup, ruce a nohy.
Guttátní psoriáza se obvykle vyskytuje u dětí po streptokokových infekcích (například angína). Léčí se o něco lépe než jiné typy psoriázy, ale v některých případech může přejít do běžné (vulgární) formy.
Pustulární psoriázacharakterizované výskytem mnohočetných pustul na červeném erytematózním pozadí. Pustuly jsou útvary, které vypadají velmi podobně jako pupínky. Taková psoriáza může být důsledkem infekčních onemocnění, stresu, hormonální nerovnováhy, nesprávného užívání léků nebo nedostatečného používání mastí. Zpočátku se na červených skvrnách objevují četné pustuly. Poté se spojí do jedné velké hnisavé skvrny (nebo „hnisavého jezera").
Generalizovaná forma pustulární psoriázy je obtížně tolerovatelná: s epizodami horečky, slabosti, stejně jako silnou bolestí a pálením kůže. Paralelně mohou být pozorovány změny na nehtech a bolest v kloubech.
Psoriáza dlaní a chodidel- typické psoriatické vyrážky se objevují v oblasti dlaní a chodidel, méně často se vyskytují ve formě lokalizované pustulární psoriázy. Může také ovlivnit a deformovat nehty - jsou silnější, zakalené a nerovnoměrné.
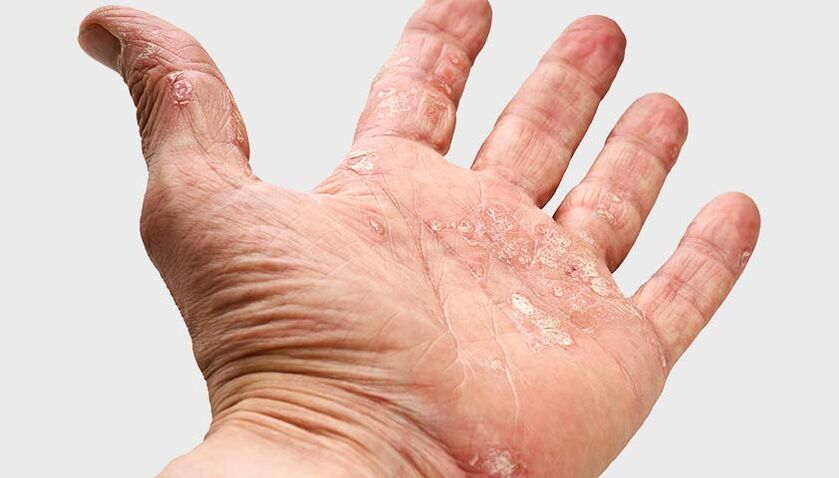
Psoriáza na dlani
Erytrodermická psoriázaJe to poměrně vzácné a je považováno za extrémně závažnou formu onemocnění. Zhruba na 90 % těla je zarudnutí, objevuje se silné svědění a bolest, kůže otéká a loupe se. Teplota často stoupá a lymfatické uzliny se zanítí.
Typicky je tento typ psoriázy důsledkem exacerbace jiné formy onemocnění v důsledku nesprávné léčby nebo nepříznivých faktorů prostředí (například spálení sluncem u pokročilé psoriasis vulgaris, nedostatečné použití dráždivých zevních látek nebo intravenózní aplikace glukokortikosteroidů).
Příznaky psoriázy
Projevy psoriázy se liší v závislosti na typu onemocnění a jeho závažnosti.
Běžné příznaky a známky psoriázy:
- červené, vyvýšené, šupinaté skvrny na kůži;
- svědění v oblasti zánětu a loupání;
- změny na nehtech: přesné otisky, ztluštění a rozpadání desky, její oddělení;
- bolest kloubů (někdy).
Pro přesnou diagnózu je třeba kontaktovat specializovaného specialistu - dermatologa.
Mechanismus rozvoje psoriázy
Psoriáza je autoimunitní onemocnění.
Všechny autoimunitní patologie jsou spojeny s chybou ve fungování imunitního systému. Normálně „skenuje" tělo nepřetržitě a vyhledává buňky patogenu podle cizích proteinových molekul, které je odlišují od „normálních" buněk v těle.
Jakmile jsou detekovány cizí molekuly bílkovin, imunitní systém aktivuje speciální imunitní buňky – T-lymfocyty, které musí nepřítele zničit.
Některým lidem se ale systém rozpoznávání přítel-nepřítel může porouchat. Imunitní systém tak začne napadat zdravé buňky jednotlivých orgánů či tkání, vyvolává záněty v jejich lokalizacích a všemožně škodí svému tělu, které by ve skutečnosti měl chránit.
To se děje s psoriázou: imunitní systém napadá kůži. Aktivuje T-lymfocyty a „nasazuje" je na kožní buňky. Po dosažení cíle T lymfocyty uvolňují látky, které způsobují zánět - cytokiny. Vyvolávají první příznaky: zarudnutí, otok, svědění a bolest.
Při lupénce se kožní buňky dělí několikanásobně rychleji, což má za následek šupinky a odlupování.
Pod vlivem cytokinů se vyvine zánětlivý proces a kožní buňky se začnou aktivně dělit - tak dochází k aktivnímu odlupování a vytváří se konvexní plak.
Vzhledem k tomu, že proces obnovy buněk se zrychluje téměř desetinásobně, hlavní buňky epidermis (keratinocyty) nemají čas se správně vytvořit. A proto nemohou plnit svou bariérovou funkci.
V důsledku toho se stratum corneum stává propustnou a přestává chránit hlubší vrstvy pokožky před okolním prostředím a ztrátou vlhkosti. To vše vede k ještě většímu zánětu.
Dokud se imunitní systém neuklidní, nemoc bude postupovat a symptomy přibývat.
Příčiny psoriázy
Přesné důvody, proč se psoriáza rozvíjí, nejsou dosud plně objasněny. Mnohé studie se však shodují na tom, že vznik lupénky souvisí s genetikou, ale i životním stylem, průvodními onemocněními a nepříznivými faktory životního prostředí.
Genetika
Nemoc se často dědí z rodičů na děti. Psoriáza je spojena především s genem HLA-C. Kóduje protein, který umožňuje imunitnímu systému rozpoznat vlastní (neškodné) buňky.
U pacientů s psoriázou lékaři častěji než u jiných lidí detekují speciální genetický marker v genu HLA-C – HLA-Cw6. Jeho přítomnost však pouze naznačuje predispozici k onemocnění. Ne všichni lidé s markerem HLA-Cw6 mají nutně psoriázu a ne všichni pacienti s diagnózou onemocnění mají tuto genetickou změnu.
životní styl
Předpokládá se, že spouštěčem rozvoje onemocnění může být neustálé poškození kůže, časté tření, spálení sluncem a hypotermie. Zejména pokud je přítomna dědičná predispozice v podobě genetického markeru HLA-Cw6 nebo blízcí příbuzní trpící lupénkou.
Mezi další rizikové faktory patří neustálý stres, nadužívání alkoholu a kouření – to vše má škodlivý vliv na metabolismus, fungování vnitřních orgánů a imunitní systém.
Doprovodné patologie
Některé typy psoriázy, jako je guttátní psoriáza, se mohou objevit po streptokokové infekci.
Také riziko rozvoje patologie se zvyšuje u lidí s autoimunitními onemocněními. Patří mezi ně například diabetes 1. typu, Crohnova choroba, systémový lupus erythematodes a revmatoidní artritida.
Při takových onemocněních je narušen obecný mechanismus imunitního systému: některé vlastní buňky vnímá jako něco cizího, reaguje zánětem a ničí je. V souladu s tím se zvyšuje riziko, že omylem přidá další buňky na „černou listinu".
Komplikace psoriázy
Psoriáza je způsobena poruchou imunitního systému a chronickým systémovým zánětem. Vyvíjí se kvůli neustálé agresi imunitních buněk vůči zdravým tkáním.
Autoimunitní procesy se vyznačují tím, že se mohou šířit: imunitní systém je schopen kdykoli zařadit další zdravé buňky do seznamu „nepřátel".
Například na pozadí psoriázy se může vyvinout Crohnova choroba nebo ulcerózní kolitida, pokud imunitní systém omylem napadne tkáně gastrointestinálního traktu.
Kromě autoimunitních onemocnění jsou lidé s psoriázou náchylní k různým endokrinním patologiím (metabolický syndrom, obezita, diabetes 2. typu), kardiovaskulárním onemocněním (hypertenze, infarkt) a dalším dysfunkcím vnitřních orgánů. To vše je spojeno s chronickým zánětlivým procesem, který ovlivňuje hormonální hladiny a zasahuje do normálního metabolismu.
Samostatnou komplikací je psoriatická artritida. Vyskytuje se přibližně u 30 % lidí s psoriázou.
U psoriatické artritidy imunitní systém napadá pojivovou tkáň, nejčastěji postihuje klouby dolních končetin. Vzniká zánět kloubních struktur, kůže v postiženém místě může zčervenat, objeví se otoky a také bolest a/nebo ztuhlost při pokusu o ohnutí či narovnání kloubu.
U 10% lidí s psoriázou se patologie rozšíří do očí a rozvine uveitidu. Cévnatka oka se zanítí, což vede ke snížení vidění a nepohodlí.
Kromě fyziologických komplikací může psoriáza ovlivnit duševní zdraví člověka. Změny vzhledu, špatný stav pokožky a nesnesitelné svědění mohou způsobit pochyby o sobě a vést k depresivní poruše.
Diagnóza psoriázy
Dermatolog diagnostikuje kožní onemocnění včetně psoriázy.
Při schůzce se lékař zeptá na příznaky a jak dlouho se objevily. Pak se zeptá svých nejbližších příbuzných: rodičů, bratrů a sester na kožní onemocnění. Rodinná anamnéza umožňuje specialistovi okamžitě předpokládat onemocnění, která mohou být dědičná – lupénka je jednou z nich.
Lékař se také zeptá na situace, které vyvolávají výskyt nových vyrážek a zhoršení příznaků. Nové psoriatické léze se mohou objevit například po horké koupeli nebo delším pobytu na slunci. U některých pacientů se objevují plaky v místech vpichu, škrábance nebo po tření kůže na oděvu – tak se projevuje Koebnerův fenomén, charakteristický pro lupénku.
Důležitým bodem při stanovení diagnózy je vyšetření vyrážky. Pokud je obraz onemocnění nedostatečný, může odborník pozorovat vyrážku v průběhu času a předepsat histologické vyšetření kůže (biopsii).
Pokud si lékař není jistý, že plaky na kůži jsou psoriáza, předepíše biopsii a histologické vyšetření kůže.
Histologické vyšetření kožních a podkožních novotvarů
Studie nám umožňuje identifikovat maligní změny v tkáních kožních nádorů (krtci, papilomy, bradavice, stařecké skvrny). Pro analýzu se používá materiál získaný biopsií nebo během operace.
V některých případech může odborník zkontrolovat psoriatickou triádu, hlavní diagnostické příznaky psoriázy.
Nejprve dermatolog vezme podložní sklíčko nebo skalpel a začne jemně škrábat povrch plaku. Lehké odlupování bělavých šupinek z jeho povrchu neboli fenomén stearinové skvrny je prvním znakem triády.
Po oloupání všech strupů se povrch plaku stává hladkým, lesklým a mírně vlhkým. Toto je druhý znak triády - terminální film.
Pokud bude lékař místo nadále škrábat, objeví se na jeho povrchu bodové krvácení, které se nazývá Auspitzův syndrom neboli krvavá rosa, třetí znak psoriatické triády.
Po vyšetření a anamnéze lékař předepíše laboratorní testy. Obecně se doporučuje provést klinický krevní test – odráží celkový zdravotní stav. Pacient je také odeslán na biochemii krve. Umožňuje vám vyhodnotit fungování vnitřních orgánů a metabolismus - s dlouhým průběhem může psoriáza vyvolat patologie kardiovaskulárního a endokrinního systému.
Často je také předepsán obecný test moči. Poruchy spojené s močovým systémem mohou narušovat předepisování některých léků.
Obecný test moči zahrnuje fyzikální a chemické vyšetření moči (barva, hustota, složení) a mikroskopické vyšetření jejího sedimentu. Pro kontrolu stavu těla, identifikaci patologií močového systému, gastrointestinálního traktu, endokrinních, infekčních a zánětlivých onemocnění je předepsán obecný test moči.
Ze stejného důvodu jsou podle klinických doporučení předepsány testy na HIV a hepatitidu. Na pozadí těchto infekcí může být onemocnění závažnější.
Také v rámci přípravy na léčbu by si ženy měly udělat těhotenský test – například provést krevní test na beta-hCG. Faktem je, že mnoho systémových léků, které jsou nejčastěji předepisovány pro léčbu psoriázy a mají dobrý účinek, jsou během těhotenství kontraindikovány.
Studie umožňuje diagnostikovat těhotenství v počátečních stádiích a identifikovat jeho komplikace. U umělého přerušení těhotenství se používá k hodnocení účinnosti zákroku. V onkologii - pro diagnostiku nádorů produkujících hormony.
Pokud si stěžujete na bolesti kloubů, lékař také pošle pacienta na MRI, CT nebo rentgen, aby potvrdil nebo vyloučil psoriatickou artritidu. Pokud se zánět kloubu potvrdí, doporučí kožní lékař vyšetření u revmatologa.
Léčba psoriázy
Pokud je postižená oblast kůže malá, jsou pacientům předepsány topické kortikosteroidní krémy nebo masti. Potlačují zánět a snižují projevy onemocnění.
Kromě toho může lékař předepsat lokální analogy vitaminu A nebo vitaminu D. Takové léky zmírňují zánět, urychlují odlupování stratum corneum kůže a zpomalují růst psoriatických plaků. Doporučuje se také používat pleťové hydratační přípravky z lékárenské řady dermatokosmetiky.
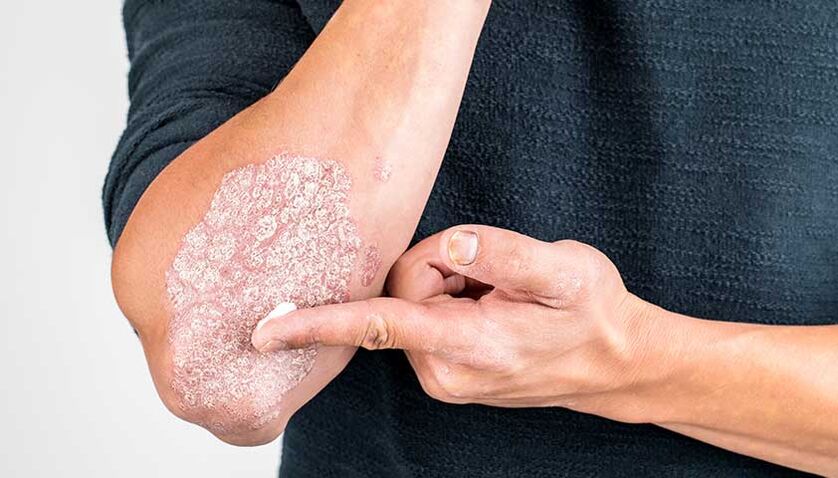
Lehká lupénka se často léčí mastmi a krémy pro vnější použití.
U středně těžké až těžké psoriázy může být nutná systémová léčba – ve formě klasických imunosupresivních a geneticky upravených biologických léků ve formě tablet nebo subkutánních injekcí. Mají výrazný účinek, ale před použitím vyžadují pečlivé vyšetření.
Systémové glukokortikosteroidy pro psoriázu jsou kontraindikovány a může je předepsat pouze lékař v určitých (extrémně obtížných) situacích a v nemocničním prostředí. V opačném případě může taková léčba vést k výraznému zhoršení stavu.
Psoriáza se také léčí fototerapií: ultrafialové světlo určitého spektra je nasměrováno na plaky. Mnoho ordinací fyzikální terapie má speciální lampy pro tento typ léčby.
Nejmodernějším a nejúčinnějším způsobem léčby psoriázy jsou monoklonální protilátky (genetické inženýrství biologická terapie). Tyto léky mohou blokovat některá stádia zánětlivé reakce, například některé cytokiny CytokinyProteiny, které jsou produkovány hlavně ochrannými buňkami imunitního systému, vyvolávají zánět a růst plaků u psoriázy.
Prevence psoriázy
Neexistuje žádná specifická prevence, která by mohla rozvoji lupénky zabránit.
Obecně se doporučuje vést zdravý životní styl: vzdát se alkoholu a kouření, cvičit a jíst zdravou a vyváženou stravu.
Lidé, jejichž příbuzní trpí lupénkou, by si měli dávat větší pozor na pokožku: pravidelně ji hydratovat, vyhýbat se podchlazení, dlouhodobému pobytu na slunci a také se vyhýbat návštěvě solárií. Tetování se nedoporučuje, pokud máte dědičnou predispozici k psoriáze.
Předpověď
Psoriáza je chronická patologie, stejně jako všechna autoimunitní onemocnění. Zcela vyléčit psoriázu je nemožné.
Včasná a správně zvolená léčba však může pacientovi umožnit dosáhnout dlouhodobé remise – období asymptomatického onemocnění.
Často kladené otázky
Jak se psoriáza přenáší?
Psoriáza nemůže být infikována. Jde o autoimunitní onemocnění — vyskytuje se, když imunitní systém člověka selže a omylem napadne kožní buňky. Onemocnění má dědičnou (genetickou) dispozici, což znamená, že může být dědičné.
Jak se psoriáza projevuje?
Ve většině případů psoriázy se na povrchu kůže objevují velké červené, šupinaté plaky. Mohou být velmi svědivé a dokonce bolestivé. Nejčastěji se psoriatické skvrny objevují na loktech, kolenou, trupu a pokožce hlavy.
Který lékař léčí psoriázu?
Dermatolog léčí psoriázu.
Mohou být lidé s psoriázou přijati do armády?
U mírné formy psoriázy je lze zařadit do kategorie B – „omezené vhodné". Odvedenec se středně těžkou nebo těžkou psoriázou může být považován za nezpůsobilého pro vojenskou službu. V každém konkrétním případě se rozhoduje individuálně při lékařské prohlídce.


















